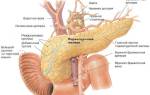
Поджелудочная железа – это важнейший орган человека, который отвечает не только за выработку различных пищеварительных ферментов, участвующих в переработке белков и жиров, поступающих с пищей, но также является частью эндокринной системы. Именно здесь вырабатывается инсулин, который играет ключевую роль обмене веществ.
Воспаление поджелудочной железы имеет медицинское название панкреатит. Это серьезное, и даже угрожающее жизни заболевание.
Возникнуть оно может как из-за постоянных погрешностей в диете (злоупотребление алкоголем, любовь к жирной и острой пище), так и на фоне заболеваний печени, желчевыводящих путей и камней в протоках самой железы. Панкреатит также может возникнуть как следствие вирусных заболеваний, например, свинки (эпидемического паротита) или тромба, попавшего в сосуды, питающие поджелудочную железу.
Воспаление поджелудочной железы может быть острым, а может и повторяться в течение жизни (такой панкреатит будет называться хроническим). Характеризуется это заболевание выделением огромного количества ферментов, которые в норме принимают участие в расщеплении пищи. Эти ферменты начинают разъедать собственную ткань железы, также эта богатая ферментам жидкость попадает в брюшную полость.
Симптомы
Вышеуказанный механизм и обусловливает основной симптом воспаления поджелудочной железы – сильную боль в животе. Обычно эта боль опоясывающая, то есть распространяется еще и на спину, реже она возникает в верхней части живота. Боль усиливается, если нажать на живот в том месте, которое болит, а потом резко отпустить (это признак того, что больше тянуть с вызовом «Скорой помощи» нельзя).
Кроме боли панкреатит сопровождается такими симптомами как сильная тошнота, рвота, которая не приносит облегчения, вздутие живота. Часто панкреатит сопровождает длительно не проходящая икота. Общее состояние тяжелое: нарастает слабость, снижается артериальное давление, повышается температура тела. Больной может потерять сознание из-за сильного снижения давления. Жидкость, богатая ферментами, может попасть не только в брюшную полость, но и грудную, вызывая плеврит и воспаление легких.
Врачи отмечают, что воспаление поджелудочной железы, или панкреатит, проявляется рядом характерных симптомов. К основным из них относятся сильные боли в верхней части живота, которые могут иррадиировать в спину, тошнота, рвота и нарушение пищеварения. Важно, что при возникновении таких признаков необходимо незамедлительно обратиться за медицинской помощью, так как заболевание может привести к серьезным осложнениям.
Лечение панкреатита, по мнению специалистов, должно быть комплексным. В первую очередь, требуется соблюдение строгой диеты, исключающей жирную и острую пищу. Врач может назначить медикаментозную терапию, направленную на снятие воспаления и облегчение болевого синдрома. В некоторых случаях может потребоваться госпитализация для более тщательного наблюдения и лечения. Врачи подчеркивают, что профилактика обострений включает в себя отказ от алкоголя и регулярное медицинское обследование, что особенно важно для людей с хроническими заболеваниями поджелудочной железы.
Воспаление поджелудочной железы, или панкреатит, вызывает множество обсуждений среди людей, сталкивающихся с этой проблемой. Симптомы заболевания часто включают сильные боли в верхней части живота, тошноту, рвоту и потерю аппетита. Многие отмечают, что приступы могут возникать после обильного приема пищи или алкоголя. Лечение панкреатита, как правило, требует комплексного подхода: от строгой диеты до медикаментозной терапии. Некоторые пациенты делятся опытом применения народных средств, таких как отвары трав, однако врачи предупреждают о необходимости консультации перед использованием альтернативных методов. Важно помнить, что своевременная диагностика и соблюдение рекомендаций специалистов могут значительно улучшить качество жизни и предотвратить осложнения.

Лечение
Лечение острого панкреатита нельзя откладывать – это опасно для жизни. Если вовремя не остановить поток ферментов из поджелудочной железы, они способны разрушить все ткани, а также вызвать настолько резкое расслабление сосудов и «отравление» крови продуктами распада тканей, что при отсутствии лечения может закончиться летальным исходом.
Лечат острое воспаление поджелудочной только в хирургическом стационаре. Для снятия болевого симптома назначают спазмолитики (Но-шпа, Баралгетас, Папаверин) вместе с препаратами, блокирующими выработку ферментной жидкости железой (именно не ферментов, а самой жидкости).
Обязательно назначаются препараты, блокирующие выработку ферментов поджелудочной железы. Это Гордокс, Контрикал, Контривен. Показано также назначение синтетического аналога гормона соматостатина – Сандостатина. Это уменьшает количество осложнений.
При воспалении поджелудочной железы страдает весь желудочно-кишечный тракт. Для предупреждения язвенного процесса в желудке и двенадцатиперстной кишке обязательно назначают Альмагель или Фосфалюгель (они создают пленку на слизистой желудка, защищая его) с другими препаратами, которые уменьшают выработку соляной кислоты желудком. Наиболее эффективным считается Контралок, но как вариант можно принимать и Омез, а также Ранитидин.
Антибиотики назначают с целью предотвратить появление гнойной микрофлоры. При обильном попадании ферментной жидкости в брюшную полость хирург ставит дренаж, чтобы эта жидкость вытекала наружу, а не разъедала внутренние органы. В некоторых случаях приходится идти на операцию с последующим лечением в отделении реанимации.
Хронический панкреатит имеет менее интенсивные проявления. В основном, он характеризуется болью и поносами, иногда – тошнотой. Лечат его обычно в терапевтическом отделении. Лечение заключается в приеме спазмолитиков, Фосфалюгеля, Омеза. Тут также назначают блокаторы ферментов – Контрикал, Гордокс.
При панкреатите важно соблюдать диету. В меню больного входит вареная, печеная пища без специй, острых, копченых продуктов, кисломолочные продукты низкой жирности, а также отсутствие кислых соков и фруктов. В период острого панкреатита есть вообще нельзя. Пациентам приходится несколько дней, до разрешения врача, пить одну воду.
Вопрос-ответ

Как понять, что у тебя воспаление поджелудочной железы
Типичные симптомы хронического панкреатита: боль может быть приступообразной и постоянной, метеоризм, потеря массы тела, выделение большого количества непереваренных жиров с калом являются проявлениями нарушения выработки ферментов поджелудочной железы. Тошнота, рвота могут сопровождать приступ боли.
Чем снять воспалительный процесс в поджелудочной железе?
Вводятся спазмолитики, обезболивающие лекарства. Для подавления выработки ферментов, которые усугубляют воспаление железы, назначаются контрикал, гордокс, трасилол. При сильных болях иногда назначаются средства, нейтрализующие соляную кислоту в желудке или снижающие ее количество.

Чем отличается панкреатит от воспаления поджелудочной железы
При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Советы
СОВЕТ №1
Обратите внимание на симптомы. При воспалении поджелудочной железы вы можете испытывать сильную боль в верхней части живота, тошноту, рвоту и потерю аппетита. Если вы заметили эти признаки, не откладывайте визит к врачу.
СОВЕТ №2
Следите за своим питанием. Избегайте жирной, жареной и острой пищи, а также алкоголя, так как они могут усугубить воспаление. Сосредоточьтесь на легких и питательных блюдах, таких как овощные супы, каши и нежирное мясо.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям поджелудочной железы, важно регулярно проверяться у врача и проходить необходимые анализы для раннего выявления возможных проблем.
СОВЕТ №4
Управляйте стрессом. Хронический стресс может негативно сказаться на работе поджелудочной железы. Практикуйте методы релаксации, такие как йога, медитация или прогулки на свежем воздухе, чтобы поддерживать общее здоровье.